Conhecer a legislação de saúde suplementar no Brasil é tarefa importante para quem utiliza planos de saúde ou então vai começar a fornecer esse tipo de serviço aos pacientes.
A garantia da saúde é peça fundamental para a manutenção do bem-estar dos cidadãos. Esse raciocínio é utilizado desde os primórdios da medicina.
Ao longo da história, mecanismos foram surgindo para aprimorar cada vez mais o oferecimento de assistência hospitalar, ambulatorial e laboratorial para os brasileiros. A saúde suplementar é um deles.
Neste texto, vamos aprofundar os conhecimentos sobre:
O que é saúde suplementar
Quais são os objetivos dessa modalidade
Quais são os desafios hoje em dia
Qual a diferença entre saúde suplementar e complementar
Como funcionam as operadoras de saúde
Legislação que norteia a área
Entendendo a regulamentação e sua influência nos profissionais de saúde
O papel dos profissionais de saúde na saúde suplementar
Contratos e credenciamentos com operadoras
Coberturas obrigatórias e procedimentos não cobertos pela legislação
Desvendando o Rol da ANS e atualizações periódicas
Atendimento em situações de urgência e emergência e reajuste de honorários
O papel da ANS na fiscalização e resolução de conflitos
- O que é saúde suplementar
- Quais são os objetivos dessa modalidade
- Quais são os desafios hoje em dia
- 1 – Utilização da medicina preventiva
- 2 – Forma de remuneração
- 3 – Inserir recursos tecnológicos
- Qual a diferença entre saúde suplementar e complementar
- Como funcionam as operadoras de saúde
- Legislação que norteia a área
- Entendendo a regulamentação e sua influência nos profissionais de saúde
- Contextualizando a regulamentação da saúde suplementar
- Impacto direto na prática dos profissionais de saúde
- Desafios e oportunidades na relação profissional-operadora
- O caminho para uma atuação ética e segura
- O papel dos profissionais de saúde na saúde suplementar
- Contratos e credenciamentos com operadoras
- A base da relação profissional-operadora
- O que os contratos e credenciamentos definem
- Direitos e deveres dos profissionais de saúde
- Negociações e desafios
- Beneficiários no centro da relação
- Coberturas obrigatórias e procedimentos não cobertos pela legislação
- Desvendando o Rol da ANS e atualizações periódicas
- Atendimento em situações de urgência e emergência e reajuste de honorários
- Atendimento em situações de urgência e emergência
- Flexibilidade na prestação de cuidados
- Reajuste de honorários: desafios e negociações
- Equilíbrio entre justiça e sustentabilidade
- Negociações informadas e respeitosas
- O papel da ANS na fiscalização e resolução de conflitos
O que é saúde suplementar
A palavra suplementar indica a utilização de alguma coisa para suprir o que falta. Algo que funciona como um acessório, de uma maneira adicional.
Saúde suplementar, portanto, é o nome usado para falar do conjunto de serviços e ações que são feitos por empresas privadas de saúde. Essa prática não possui vínculo com o Sistema Único de Saúde (SUS).
O órgão federal responsável por reger esse sistema é a Agência Nacional de Saúde Suplementar (ANS). É considerado instrumento de saúde suplementar a todas as seguradoras especializadas em saúde, instituições filantrópicas, cooperativas e medicina de grupos.
Um dos fatores que ocasionou a criação da saúde suplementar e a mantém em funcionamento até hoje é que a saúde pública não consegue atender todos os brasileiros com uma constância e uniformidade na qualidade.
Desse modo, é importante ressaltar que um cidadão que opta por contratar ou ser incluído em um plano de saúde não perde o direito de usar os aparelhos públicos no momento em que precisar.
A saúde suplementar surgiu no Brasil em meados de 1960 motivado por questões econômicas e pelo aumento de trabalhadores formais.
Foi nessa época em que as empresas começaram a oferecer assistência médica aos colaboradores. Hoje, a Confederação Nacional da Indústria estima que 70% da cobertura dos planos de saúde são originados de planos coletivos empresariais.
A legislação só aconteceu na década de 1990 a partir da publicação da Lei 9.656, que determina normas sobre seguros privados de planos de saúde.
Além disso, a ANS só surgiu na virada do século XXI para que a legislação, a criação, implementação e a fiscalização das leis sobre o setor fossem administradas de forma centralizada.
Uma pesquisa divulgada pela ANS em 2021 e veiculada pelo portal UOL mostra que o Brasil tem hoje mais de 48 milhões de beneficiários de planos de saúde. Foi o maior número registrado nos cinco anos anteriores.

Quais são os objetivos dessa modalidade
As principais metas das empresas que fornecem saúde suplementar são:
- Auxiliar no acesso à saúde por parte da população, tanto em questões clínicas quanto assistência hospitalar;
- Tratar doenças que existentes no organismo do paciente;
- Promover cura, melhora de sintomas e aumento na qualidade de vida dos atendidos;
- Ser um dos pilares do Sistema Nacional de Saúde e um dos principais parceiros da administração pública de saúde pública.
Quais são os desafios hoje em dia
Os sistemas mercadológicos precisam ser repensados constantemente, ainda mais depois de anos de atuação. A pandemia da Covid-19 também foi um ponto crucial para que os desafios da saúde suplementar do país fossem ressaltados. Listamos as três dificuldades mais encontradas:
1 – Utilização da medicina preventiva
Pessoas que utilizam convênios médicos tendem a contratar esse serviço quando já estão com sintomas mais avançados da doença.
Além de abaixar o nível da qualidade de vida por procurar ajuda somente quando o caso já está mais agravado, os cuidados médicos ficam mais caros porque mais procedimentos precisam ser realizados para combater a doença.
Uma pesquisa da ANS mostrou que a atenção médica primária resolveria de 80% a 85% dos problemas de saúde da população. Com esse dado, fica evidente a importância de usar a medicina preventiva cada vez mais.
2 – Forma de remuneração
A maneira como os planos de saúde fazem pagamentos hoje funciona da seguinte forma: há honorários para médicos, hospitais e laboratórios de acordo com a quantidade de atendimentos que foram realizados.
Uma alternativa a esse formato seria remunerar pela qualidade do que foi oferecido e não mais pela quantidade.
Isso dividiria mais as responsabilidades sobre o bom oferecimento da saúde suplementar no Brasil e ainda dividiria mais os custos que deixariam de estar centralizados nas operadoras.
3 – Inserir recursos tecnológicos
Os avanços da tecnologia servem para otimizar processos, seja em qual área for. Quando você deixa de realizar algumas atividades de forma manual e permite que elas sejam executadas de forma automatizada, ganha mais produtividade, diminuição de custos e aumento de faturamento.
Mas essas possibilidades ainda não são utilizadas de forma massiva pelas empresas que se enquadram na saúde suplementar.
Se fosse algo mais naturalizado no meio, a precificação e os reajustes trariam mais equilíbrio financeiro para as operadoras.
O mercado da tecnologia em saúde está tão aquecido que oferece inúmeras possibilidades de uso, basta escolher a que melhor se encaixa para as necessidades de cada empresa.
Qual a diferença entre saúde suplementar e complementar
Como você já sabe, a saúde suplementar engloba atividades realizadas por operadoras de plano de saúde como uma forma de trazer mais recursos para o atendimento dos brasileiros. Ela funciona estritamente na parte privada.
Agora, quando falamos de saúde complementar, estamos indo para outra linha de atuação. Quando essas empresas privadas prestam algum atendimento para a saúde pública, ou seja, o SUS, chamamos esse processo de saúde complementar. Ele pode ocorrer por meio de contrato de direito público.
Um dos motivos para isso acontecer é a dificuldade estrutural do SUS, marcada sobretudo pela falta de material, de medicação, de equipamentos e de um quadro de especialistas que dão conta de preencher a carga horária e atender todos que buscam por Unidades de Pronto Atendimento, Policlínicas ou Unidades de Atendimento Básico (UBS).
O governo faz uma parceria com planos de saúde para que o atendimento público seja complementado.
Assim, existe uma lista de preferência de empresas para a realização desse trabalho: estão no topo entidades filantrópicas e os estabelecimentos sem fins lucrativos. Esse mecanismo faz com que essas empresas privadas se tornem instituições-organismos do SUS.
Como funcionam as operadoras de saúde
Operadoras de saúde são pessoas jurídicas que oferecem a contratação de serviços de planos de saúde particulares. A estrutura empresarial desses estabelecimentos precisa estar enquadrada em um dos seis tipos abaixo:
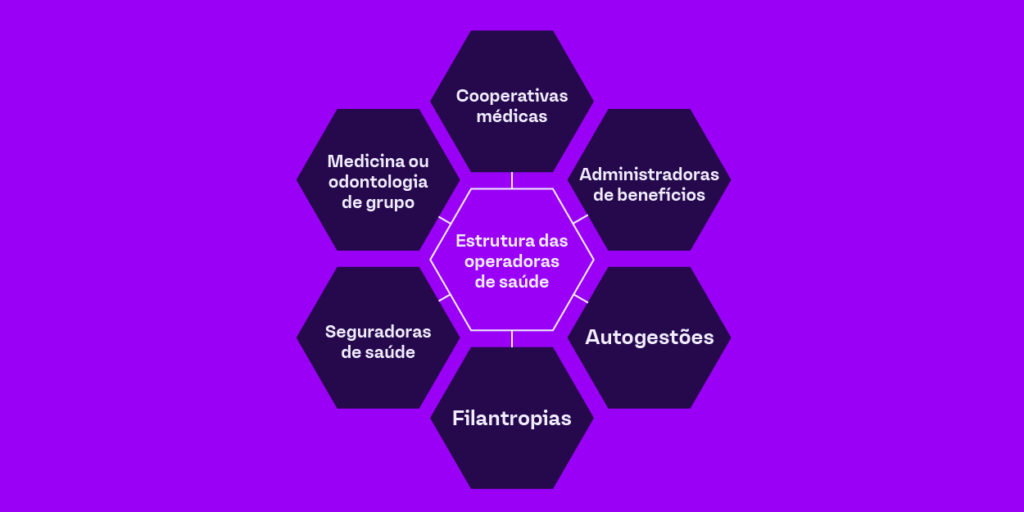
- Cooperativas médicas
- Administradoras de benefícios
- Autogestões
- Filantropias
- Seguradoras especializadas em saúde
- Medicina ou odontologia de grupo
Para comercializar planos de atendimento, as empresas precisam seguir e disponibilizar o rol de procedimentos que é estabelecido pela ANS.
Essas especificações podem ser alteradas, portanto, as empresas precisam ficar sempre antenadas nas possíveis novidades. Veja esse conteúdo da ANS para conferir se determinado procedimento ou exame está dentro da cobertura.
Para fazer parte da legislação de saúde suplementar, as empresas também precisam fazer credenciamento com hospitais de urgência para atender os pacientes.
Cada produto oferecido pelas operadoras de saúde faz um tipo de cobertura. Se houver contratação de um plano ambulatorial, o paciente poderá fazer marcação de consultas.
Mas, se for um plano hospitalar, a internação já faz parte do pacote. Há ainda quem contrate planos em que os serviços obstétricos já estão inclusos, como partos e procedimentos neonatais.
As operadoras de saúde também precisam definir a abrangência: se será nacional ou regional. Existem outras características típicas de operadoras de planos de saúde:
- Disponibilização de rede credenciada: seleção de hospitais e laboratórios que podem atender os beneficiários.
- Oferecimento de reembolso: devolução parcial de valores médicos, como consultas e exames que são feitos fora da rede credenciada por opção do paciente.
- Carência: período em que o beneficiário precisa esperar para começar a usar os serviços oferecidos pelo plano. Pode ser de 24h, 180 dias, 300 dias ou 2 anos. Tudo depende das escolhas feitas na contratação.
- Coparticipação: é o valor que o beneficiário paga ao convênio depois de realizar consultas, procedimentos e exames.
Leia também: Como definir o preço da consulta e outros serviços de saúde

Legislação que norteia a área
É na Lei 9.656 de 1998 que se encontram as principais normas de legislação de saúde suplementar.
Além disso, é nessa promulgação que outras portarias foram acopladas para que acontecesse a substituição e atualização desses direcionamentos. Entre tantos artigos e incisos, os que se destacam são:
- As operadoras precisam ser registradas nos Conselhos Regionais de Medicina ou Odontologia;
- Descrever os serviços oferecidos e as instalações utilizadas;
- Demonstrar que há capacidade de fazer os atendimentos;
- Especificar qual área geográfica é coberta pelo plano de saúde;
- Os contratos dos planos de saúde têm renovação automática a partir do vencimento da vigência;
- Os planos não podem deixar de firmar contratos com beneficiários por motivos de idade ou por deficiência;
- As variações de valores dos planos só são devidas e aceitas pela legislação se for por motivo de faixa etária. Por exemplo: o beneficiário contratou o serviço quando tinha 18 anos. Ao completar 24, esse valor pode ser modificado. Essa mesma regra não vale para quem tem mais de 60 anos;
- A legislação define três principais tipos de contratos: individuais ou familiares; coletivos por adesão e coletivo empresarial;
- As operadoras dos planos de saúde devem oferecer alguns serviços mínimos, como consultas médicas, tratamentos cirúrgicos e terapias oncológicas. Confira a lista completa dessa obrigatoriedade;
- Guias de autorização e termos de responsabilidade precisam fazer parte da rotina das empresas de saúde suplementar porque é a forma de comunicar a realização desses trabalhos para a ANS;
- A documentação da empresa que oferece saúde suplementar precisa estar em consonância com as exigências do tipo de sociedade que podem ser firmados para o enquadramento de operadora de plano de saúde;
- Além dos documentos exigidos de forma padrão para a abertura de uma empresa, os convênios médicos precisam obter alvará de funcionamento emitido pela ANS;
- Precisa haver atenção em relação às Notificações de Investigação Preliminar em processos administrativos que podem ocorrer entre os beneficiários e as empresas. Essas solicitações precisam ser respondidas mesmo que o caso não vá para tribunais;
- Os casos que não são resolvidos internamente pelas NIP passam a ser de responsabilidade de juízes que vão decidir o desdobramento do caso.
As empresas de saúde suplementar precisam ficar atentas a essa decisão porque costumam ser rápidas (decididas entre 24h e 72h) e o cumprimento tende a ser exigido de forma imediata por trata-se de casos como autorização de procedimentos cirúrgicos ou uso de medicamentos;
- Todo o trânsito de dados pessoais dos beneficiários precisa estar enquadrados de acordo com o exigido pela Lei Geral de Proteção de Dados;
Entender sobre a legislação de saúde suplementar no Brasil é um ponto muito importante para quem tem ou vai abrir iniciar os negócios na área da saúde. A parceria com convênios médicos acontece de forma muito corriqueira e faz parte de uma fatia do faturamento da empresa.
Entendendo a regulamentação e sua influência nos profissionais de saúde
A saúde suplementar é um pilar essencial no sistema de saúde, atuando como uma extensão do sistema público e oferecendo opções de cuidados médicos aos cidadãos.
No entanto, essa dimensão da saúde é regida por uma intrincada teia de regulamentações e diretrizes que moldam a forma como os profissionais de saúde interagem com os pacientes e as operadoras de planos de saúde.
Neste segmento, exploraremos em profundidade como essa regulamentação influencia a prática dos profissionais da área da saúde:
Contextualizando a regulamentação da saúde suplementar
A regulamentação da saúde suplementar é um processo dinâmico e em constante evolução. Ela é concebida para equilibrar os interesses dos beneficiários dos planos de saúde, dos profissionais da saúde e das próprias operadoras.
Esse ecossistema regulatório visa assegurar a qualidade dos serviços prestados, a acessibilidade aos cuidados médicos e a transparência nas relações entre todos os atores envolvidos.
Impacto direto na prática dos profissionais de saúde
A influência da regulamentação da saúde suplementar sobre os profissionais da área da saúde é profunda e tangível. Afinal, ela começa no momento em que um profissional opta por se credenciar junto a uma operadora de plano de saúde.
Leia também: Convênios médicos: das vantagens ao credenciamento
Os termos e condições estabelecidos nesse contrato de credenciamento, muitas vezes alinhados com as regulamentações, definem como o profissional prestará seus serviços aos beneficiários do plano.
Além disso, a regulamentação estabelece diretrizes claras sobre as coberturas obrigatórias que os planos de saúde devem oferecer. Isso impacta diretamente a abordagem do profissional, já que ele precisa estar ciente do que está ou não incluído no plano do paciente.
Por exemplo, entender as coberturas obrigatórias permite ao profissional informar adequadamente o paciente sobre quais tratamentos ou procedimentos podem ser realizados sem custos extras.
Leia também: Agência Nacional de Saúde acaba com o limite de cobertura para consultas psicológicas e outras terapias
Desafios e oportunidades na relação profissional-operadora
Os profissionais da área da saúde frequentemente enfrentam desafios ao lidar com operadoras de planos de saúde.
Questões como reajustes de honorários, limites de procedimentos e prazos de pagamento podem criar tensões na relação profissional-operadora. É nesse ponto que o conhecimento detalhado da legislação de saúde suplementar se torna uma ferramenta poderosa.
Leia também: Como a tecnologia melhora a relação médico-paciente
A legislação define limites e diretrizes para essas negociações, garantindo que os profissionais não sejam desfavorecidos. Ao mesmo tempo, a regulamentação também abre oportunidades para profissionais e operadoras trabalharem juntos em prol da qualidade do atendimento aos beneficiários.
O caminho para uma atuação ética e segura
Em última análise, a compreensão da regulamentação da saúde suplementar é essencial para uma atuação ética e segura por parte dos profissionais de saúde.
Ao se familiarizar com os detalhes das coberturas obrigatórias, procedimentos não cobertos, direitos e deveres, os profissionais estão melhor equipados para oferecer informações precisas e tomar decisões informadas em conjunto com seus pacientes.
O papel dos profissionais de saúde na saúde suplementar
Profissionais de saúde têm um papel central na saúde suplementar pois asseguram tratamentos eficazes e garantem que as diretrizes da regulamentação sejam seguidas.
Além disso, defendem os direitos dos pacientes, orientando-os sobre seus planos e procedimentos. Sua atuação não só impacta a saúde individual, mas também contribui para a integridade do sistema como um todo.
Contratos e credenciamentos com operadoras
No complexo ecossistema da saúde suplementar, a relação entre os profissionais de saúde e as operadoras é estabelecida por meio de contratos e credenciamentos que moldam a forma como os serviços médicos são prestados aos beneficiários.
Abaixo, exploraremos a fundo a dinâmica dos contratos e credenciamentos e como eles influenciam a prática dos profissionais de saúde:
A base da relação profissional-operadora
Os contratos e credenciamentos servem como o alicerce da relação entre profissionais de saúde e operadoras de planos.
Quando um profissional se credencia com uma operadora, está formalmente se associando a essa rede de prestadores de serviços.
Portanto, os termos e condições desses contratos estipulam as obrigações e os direitos de ambas as partes, estabelecendo um quadro para a prestação de serviços médicos aos beneficiários dos planos.

O que os contratos e credenciamentos definem
Os contratos e credenciamentos abrangem diversos aspectos. Eles determinam os honorários a serem pagos pelo serviço prestado, os procedimentos e tratamentos cobertos, bem como as responsabilidades e direitos do profissional de saúde e da operadora.
Esses documentos também podem definir prazos de pagamento, termos de rescisão e outros detalhes operacionais.
Direitos e deveres dos profissionais de saúde
Os profissionais de saúde devem entender completamente os contratos e credenciamentos aos quais aderem. Isso inclui compreender suas responsabilidades em termos de qualidade de atendimento, cumprimento dos procedimentos definidos e conformidade com as diretrizes da regulamentação.
Por outro lado, eles também têm o direito de receber honorários justos e condições de trabalho adequadas.
Negociações e desafios
A relação entre profissionais de saúde e operadoras pode enfrentar desafios. Questões como reajustes de honorários, limites de procedimentos e prazos de pagamento podem ser pontos de conflito.
Nesses casos, o conhecimento das regulamentações de saúde suplementar e das regras de negociação se torna vital.
Beneficiários no centro da relação
Enquanto as operadoras visam oferecer planos acessíveis e abrangentes, os profissionais de saúde asseguram que os beneficiários recebam cuidados de qualidade.
A relação profissional-operadora tem os beneficiários como foco central. Os profissionais devem garantir que o atendimento seja alinhado com as coberturas do plano e que os pacientes sejam informados sobre os procedimentos cobertos.
Leia também: Atenção primária à saúde para operadoras de saúde
Coberturas obrigatórias e procedimentos não cobertos pela legislação
A legislação de saúde suplementar define coberturas obrigatórias e procedimentos não cobertos pelos planos. Coberturas obrigatórias garantem acesso a cuidados essenciais, enquanto procedimentos não cobertos podem desafiar pacientes e profissionais.
Profissionais têm papel vital em esclarecer essas dinâmicas aos pacientes, empoderando-os a tomar decisões informadas. Possibilidades de reembolso para procedimentos não cobertos também são relevantes. A compreensão equilibrada entre profissionais, operadoras e pacientes é fundamental para a eficácia do sistema de saúde suplementar.
Desvendando o Rol da ANS e atualizações periódicas
O Rol da ANS é uma lista que determina os procedimentos obrigatórios em planos de saúde. Atualizado periodicamente, reflete avanços médicos e necessidades dos pacientes. Essas atualizações impactam profissionais e pacientes, influenciando opções de tratamento.
Profissionais devem estar atualizados para orientar pacientes de forma informada. Conhecimento das mudanças promove decisões embasadas e atuação eficaz na saúde suplementar.
Confira o Rol da ANS aqui.
Atendimento em situações de urgência e emergência e reajuste de honorários
Em um cenário em constante evolução, o atendimento em situações de urgência e emergência, juntamente com os reajustes de honorários, desempenham um papel crítico na saúde suplementar.
Aqui, exploraremos como esses dois elementos impactam os profissionais de saúde e os beneficiários dos planos, e como uma compreensão profunda dessas dinâmicas é essencial para a prática ética e eficaz.
Atendimento em situações de urgência e emergência
O atendimento de urgência e emergência é um pilar fundamental da saúde suplementar. Mesmo que ocorra fora da rede credenciada, a legislação exige que as operadoras forneçam cobertura nesses casos.
Isso é crucial para garantir que os beneficiários recebam cuidados imediatos em situações críticas, independentemente de sua localização ou rede de prestadores.
Flexibilidade na prestação de cuidados
Os profissionais de saúde desempenham um papel vital ao oferecer atendimento de urgência e emergência. Eles devem estar preparados para atuar eficazmente, mesmo fora da sua rede usual.
A compreensão das diretrizes da regulamentação é crucial para garantir que os procedimentos realizados nessas situações sejam reembolsados adequadamente pelas operadoras.
Leia também: Painel de economia para operadoras de saúde
Reajuste de honorários: desafios e negociações
O reajuste de honorários é um tópico complexo na saúde suplementar. Enquanto profissionais de saúde buscam honorários justos que reflitam seu trabalho e experiência, as operadoras buscam manter custos controlados.
A legislação define limites para esses reajustes, e os profissionais devem estar cientes dessas diretrizes ao negociar com as operadoras.
Equilíbrio entre justiça e sustentabilidade
Encontrar um equilíbrio nos reajustes de honorários é crucial. Honorários muito baixos podem impactar negativamente a qualidade do atendimento, enquanto reajustes excessivos podem aumentar os custos dos planos para os beneficiários.
A compreensão das regulamentações ajuda os profissionais a defenderem seus interesses de maneira justa e sustentável.
Negociações informadas e respeitosas
Por fim, as negociações entre profissionais de saúde e operadoras envolvem conhecimento da legislação e habilidades de comunicação.
Profissionais devem estar cientes dos limites estabelecidos pela regulamentação ao mesmo tempo em que se esforçam para chegar a acordos justos. A ética e a transparência são fundamentais nesse processo.
O papel da ANS na fiscalização e resolução de conflitos
A ANS desempenha um papel fundamental na regulação, fiscalização e mediação de questões na saúde suplementar. Aqui, vamos entender a importância da ANS na supervisão do setor e como ela contribui para a resolução de conflitos entre profissionais de saúde, operadoras de planos e beneficiários:
| Fiscalização e regulação da ANS | A ANS é responsável por regular e supervisionar o setor de saúde suplementar. Ela estabelece normas e diretrizes para garantir a qualidade dos serviços. Monitora as operadoras de planos para garantir conformidade com as regulamentações. |
| Garantia da qualidade e transparência | A fiscalização da ANS assegura que as operadoras ofereçam serviços de qualidade. A transparência nas práticas e na comunicação é promovida para beneficiários e profissionais. |
| Resolução de conflitos e mediação | A ANS atua como mediadora em conflitos entre beneficiários e operadoras. Oferece canais para denúncias e reclamações, buscando resoluções equitativas. |
| Mediação na relação profissional-operadora | Profissionais de saúde podem recorrer à ANS em casos de disputas com operadoras. Isso inclui questões de honorários, procedimentos e coberturas. |
| Promoção da equidade | A ANS atua para garantir que os beneficiários recebam o que lhes é devido. O papel da ANS é essencial para prevenir abusos e assegurar direitos. |
Se você atende por convênios médicos, aproveite para conhecer agora o módulo de faturamento TISS da Amplimed. Ele pode acabar com até 99% das glosas: